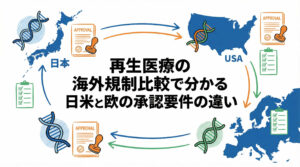
再生医療製品のグローバル展開を検討する際、最大のハードルとなるのが各国の規制要件の差異です。日本国内で承認を得た製品であっても、そのまま米国や欧州へ展開できるわけではなく、それぞれの規制当局が求める基準に適合させる必要があります。特に日米欧(3極)では、製品の分類定義から承認プロセス、製造管理基準に至るまで、細かながらも決定的な違いが存在します。
本記事では、再生医療関連企業の薬事・事業開発担当者に向けて、日米欧の規制比較(海外規制比較)を体系的に解説します。各国の制度を正しく理解し、早期に戦略的なギャップ分析を行うことが、グローバル開発におけるコスト削減と期間短縮につながるでしょう。
日米欧の再生医療規制比較の結論:製品定義と承認ルートの明確な違い

日米欧の規制において、最も基本的かつ重要な違いは、製品の「法的な定義」とそれに紐づく「承認ルート」にあります。同じ細胞加工製品であっても、日本では「再生医療等製品」、米国では「生物製剤(Biologics)」または「HCT/Ps」、欧州では「ATMP(先端医療医薬品)」という異なる枠組みで管理されています。
この分類のズレは、単なる名称の違いにとどまりません。それぞれの分類によって、求められる非臨床データのセット、臨床試験のデザイン、そして製造品質管理(GMP)の解釈が異なってくるのです。例えば、日本では再生医療等製品として扱われるものが、米国ではより厳格な生物製剤として扱われるケースも少なくありません。まずは自社製品が各極でどのカテゴリーに該当するのか、その定義の違いを明確に認識することが、海外規制比較の第一歩となるでしょう。
グローバル開発において規制要件の差異(Regulatory Divergence)が重要となる背景

グローバル開発を進める上で、規制要件の差異(Regulatory Divergence)を軽視することは大きなリスクとなります。各国の規制当局は、ICH(医薬品規制調和国際会議)などを通じてガイドラインの調和を図っていますが、国ごとの法制度や医療文化に基づいた独自要件は依然として残っています。これらの差異を早期に特定し、対策を講じることがプロジェクトの成否を分けるでしょう。
開発早期における薬事戦略の不整合が招くコストと時間の損失
開発の初期段階で各国の規制要件を網羅的に検討していない場合、後になって手戻りが発生するリスクが高まります。例えば、日本向けの非臨床試験データだけでは米国FDAのIND(治験届)申請要件を満たせず、追加の動物実験が必要になるケースがあります。
このような「後出し」の対応は、数億円単位の追加コストと年単位の開発遅延を招きかねません。各国の規制当局が求めるデータの質と量には偏りがあるため、最も厳しい要件に合わせてデータを取得するか、あるいは科学的根拠に基づいたブリッジング戦略を早期に立案しておくことが重要です。
各国の医療保険制度と市場アクセス(Market Access)への影響
規制上の承認が得られたとしても、それがそのままビジネスの成功を意味するわけではありません。各国の医療保険制度や償還(Reimbursement)の仕組みは、規制以上に大きく異なります。
特に欧州では、EMAによる販売承認(Marketing Authorization)とは別に、各国ごとのHTA(医療技術評価)をクリアしなければ、公的保険での償還価格が付きません。米国においても、民間保険会社への価値訴求が必要です。規制対応と並行して、ペイヤー(支払者)の視点を取り入れた市場アクセス戦略を練ることが、事業性を確保するために不可欠でしょう。
米国(FDA)における再生医療製品の規制および承認プロセス

世界最大の医薬品市場である米国への進出は、多くの企業にとって大きな目標です。米国食品医薬品局(FDA)における再生医療製品の規制は、科学的な厳密さと柔軟な対話プロセスの両立が特徴です。ここでは、FDA特有の規制枠組みと承認プロセスについて解説します。
PHSA法第351条と第361条に基づく製品分類(HCT/Ps)
米国では、ヒト細胞・組織製品(HCT/Ps)は公衆衛生局法(PHSA)に基づき分類されます。重要なのは、PHSA第361条と第351条の区分けです。
「最小限の操作」であり「同種利用」であるなどの要件を満たす場合は「361条製品」として扱われ、医薬品としての承認申請が不要となります。一方、多くの再生医療製品はこれに該当せず、「351条製品」として生物製剤承認申請(BLA)が必要です。この境界線の見極めは戦略上極めて重要であり、FDAとの早期の確認が推奨されます。
再生医療先端治療(RMAT)指定制度の要件とメリット
2016年の「21st Century Cures Act」により導入されたRMAT(Regenerative Medicine Advanced Therapy)指定は、再生医療開発を加速させるための強力な制度です。
重篤な疾患を対象とし、予備的な臨床証拠が示されている場合に指定を受けることができます。RMAT指定を受けると、FDAとの組織的な対話機会が増えるほか、優先審査や迅速承認の対象となる可能性があります。画期的治療薬指定(BTD)のメリットを包含しつつ、再生医療特有の課題に配慮された制度と言えるでしょう。
CBER(生物製剤評価研究センター)との対話:INTERACTおよびPre-IND
再生医療製品の審査を担当するCBER(生物製剤評価研究センター)は、開発者との対話を重視しています。Pre-INDミーティングの前段階として設置された「INTERACTミーティング」は、前臨床試験のデザインや製造プロセスについて、初期段階からガイダンスを得られる貴重な機会です。
FDAは「Early and Often(早期にかつ頻繁に)」な対話を推奨しており、これらの相談制度を有効活用することで、開発の手戻りを防ぎ、規制の不確実性を減らすことができるでしょう。
欧州(EMA)におけるATMP(先端医療医薬品)の規制および承認プロセス

欧州連合(EU)では、再生医療製品はATMP(Advanced Therapy Medicinal Products)として包括的に規制されています。EMA(欧州医薬品庁)が管轄するこの枠組みは、科学的な分類が明確であり、加盟国全体での一元的な承認プロセスが特徴です。
ATMPの4つの分類(GTMP/sCTMP/TEP/Combined)
ATMPは、その技術的特性に基づいて以下の4つに分類されます。
- GTMP(遺伝子治療医薬品): 遺伝子組み換え技術を用いた製品
- sCTMP(体細胞治療医薬品): 操作された細胞を投与する製品
- TEP(組織工学製品): 組織の再生・修復を目的とした製品
- Combined ATMP: 医療機器と一体となった複合製品
この分類によって適用される技術ガイドラインが異なるため、開発初期にEMAのCAT(先端医療委員会)による分類勧告を受けることが一般的です。
一元審査手続(Centralized Procedure)とCAT(先端医療委員会)の役割
海外規制比較の観点からも特に注目すべきなのが、EUにおけるATMPの承認スキームです。ATMPの承認審査は、原則としてEMA(欧州医薬品庁)が管轄する「一元審査手続(Centralized Procedure)」によって行われます。この制度により、一度の承認を得るだけでEU全加盟国およびEEA諸国での販売が可能になる点は、開発企業にとって大きなメリットといえるでしょう。
審査の実務において主導的な役割を担うのは、CAT(先端医療委員会)です。CATがATMPに関する専門的な科学的評価を行い、その評価案に基づいてCHMP(医薬品委員会)が最終的な意見を採択します。このようにCATとCHMPが連携する構造によって、高度な専門性の確保と規制の整合性が維持されているのです。
PRIME(PRIority MEdicines)スキームによる開発支援
PRIME(PRIority MEdicines)スキームは、アンメットメディカルニーズを満たす有望な医薬品の開発を支援する制度です。日本の「先駆け審査指定制度」や米国のRMATに相当します。
PRIMEに指定されると、CHMPのラポーター(主査)が早期に任命され、開発計画に対する継続的な科学的助言や、承認審査期間の短縮といったメリットを享受できます。特に中小企業やアカデミアに対しては、申請手数料の免除などの追加支援も用意されています。
病院免除(Hospital Exemption)制度の適用範囲と限界
欧州における再生医療の海外規制比較を行う際、特に理解しておきたいのが「病院免除(Hospital Exemption)」という仕組みです。これはEUのATMP(先進治療医薬品)規制に基づく例外的な措置であり、未承認の製品であっても、医師の責任下において個別の患者様のために非ルーチン的に使用することが認められています。
ただし、この制度は「病院内での製造」や「商業的な大量生産を意図しない非反復的な使用」に限定されており、国ごとに運用ルールも異なります。そのため、大規模な事業展開の柱に据えることには慎重であるべきでしょう。あくまで正規承認を得るまでのデータ収集や、治療の選択肢を広げるためのつなぎとして理解しておくのが良いですね。
日本(PMDA/厚労省)と米欧規制との決定的な相違点

日本は、再生医療の実用化において世界でも先進的な規制フレームワークを持っています。しかし、その独自性がゆえに、欧米の規制と直接比較した際に「ガラパゴス化」とも取れる相違点が存在します。ここでは、PMDAおよび厚生労働省が所管する日本独自の規制ポイントを解説します。
再生医療等製品の条件付き・期限付承認制度の特異性
日本の再生医療等製品における最大の特徴は、「条件付き・期限付承認制度」です。これは、有効性が「推定」される段階であっても、安全性が確認されれば、条件付きで早期に承認を与えるという世界的に見ても大胆な制度です。
承認後は、市販後に有効性データを収集し、改めて本承認の申請を行う必要があります。この制度により、治験の症例数が限られがちな再生医療製品でも、迅速に患者へ届けることが可能となりました。欧米にも類似の制度はありますが、日本の制度はより柔軟性が高いと言われています。
遺伝子治療用製品におけるカルタヘナ法の適用
ウイルスベクターなどを使用する遺伝子治療用製品の場合、薬機法に基づく承認だけでなく、「カルタヘナ法」への適合も求められます。これは生物多様性を守るための法律で、遺伝子組換え生物等の使用等が環境へ与える影響を評価するものです。
第一種使用規程の承認を得る必要があり、これには環境大臣の承認も関わってきます。欧米でも環境リスク評価(ERA)はありますが、日本のカルタヘナ法対応は手続きが独立しており、開発スケジュールに影響を与えやすいため注意が必要です。
【3極比較】再生医療開発における主要項目の規制要件対比

日米欧の規制を横並びで比較すると、それぞれの当局が重視するポイントや手続きの違いが浮き彫りになります。ここでは、実務担当者が特に押さえておくべき4つの主要項目について、一覧性の高い情報を提供します。
迅速承認制度(先駆け・RMAT・PRIME)の比較
各極ともに、革新的な医薬品を早期に実用化するための優遇制度を設けています。
- 日本: 先駆け審査指定制度
- 米国: RMAT指定 / 画期的治療薬(BTD)
- 欧州: PRIMEスキーム
これらの制度は、優先的な相談枠の確保や審査期間の短縮という点では共通していますが、対象となる疾患の重篤性や求められる予備的データのレベルに微妙な差があります。RMATは再生医療に特化しているため、比較的指定を受けやすい傾向にある一方、PRIMEは選定基準が厳格であると言われています。
非臨床試験(Non-clinical)におけるGLP要件と動物モデルの考え方
非臨床試験において、3極間で最も議論になりやすいのが動物モデルの妥当性です。ヒト細胞を用いた製品の場合、通常の実験動物では拒絶反応が起きるため、免疫不全動物の使用が一般的ですが、その評価基準には温度差があります。
FDAはPoC(概念実証)と安全性のリンクを強く求め、詳細な生体内分布試験を重視します。一方、PMDAは製品の特性に応じた柔軟なパッケージを認める傾向にありますが、GLP(優良試験所基準)の適用に関しては厳格です。信頼性基準への適合も含め、各極の期待値を把握する必要があります。
臨床試験(Clinical)開始までのタイムラインとIND/CTA申請
臨床試験を開始するための手続きも異なります。
- 米国: IND申請から30日以内にFDAから差し止めがなければ試験開始可能(30日ルール)。
- 欧州: CTR(臨床試験規則)により手続きが一本化されましたが、加盟国ごとの倫理委員会対応が必要。
- 日本: 治験届提出後、30日間の調査期間を経て開始(初回届出時)。
特に米国はIND提出までのハードルが高いものの、一度受理されればスピーディーに進みます。一方、日本は事前の対面助言で合意形成を図るプロセスが重要視されます。
製造品質管理(GMP/GCTP)における構造設備・文書管理の差異
製造品質管理において、日本はGCTP(再生医療等製品の製造管理及び品質管理の基準)、米国はcGMP、欧州はEU-GMPに従います。
基本的な考え方は共通していますが、無菌操作法やバリデーションの要件に差異があります。特に日本は、原材料(培地や血清など)の生物由来原料基準への適合性について非常に厳しい確認を求めます。ウイルス安全性評価などは、日本特有の要件が追加されることが多いため、海外製造所を利用する場合は早めのGap分析が必要です。
まとめ

本記事では、再生医療における日米欧の海外規制比較を行ってきました。
各国の規制当局は、患者への早期アクセスと安全性の確保という共通の目標を持ちながらも、そのアプローチには明確な違いがあります。米国のRMATや欧州のPRIME、日本の条件付き承認制度など、それぞれの制度的利点を理解し、開発早期から「Regulatory Divergence」を考慮した戦略を立てることが成功への鍵です。
単一国での成功にとどまらず、グローバルな視点で規制要件をクリアしていくことが、再生医療事業の飛躍的な成長につながるでしょう。
再生医療の海外規制比較についてよくある質問

再生医療の海外展開を検討されている方からよく寄せられる質問をまとめました。
- Q1. 日本で承認されたデータをそのまま米国FDAに提出できますか?
- 基本的には可能ですが、そのまま承認されるとは限りません。FDAは生データ(Raw Data)の提出を求めることが多く、また人種差や医療環境の違いを考慮した追加解析や、場合によっては追加の臨床試験(ブリッジング試験)を求められることがあります。
- Q2. 再生医療製品の「条件付き承認」は米国にもありますか?
- 日本の「条件付き・期限付承認」と全く同じ制度はありませんが、米国には「加速承認(Accelerated Approval)」という制度があります。これは代理サロゲートエンドポイントに基づき承認を与えるもので、市販後の検証的試験が義務付けられる点で類似していますが、適用条件は異なります。
- Q3. 欧州の病院免除制度を使って販売実績を作ることは可能ですか?
- 病院免除(Hospital Exemption)はあくまで個別患者への非ルーチン的な使用を認めるものであり、広範な販売やマーケティング活動はできません。販売実績としてカウントすることは難しく、事業収益の柱とするには不向きです。
- Q4. カルタヘナ法の承認にはどのくらいの期間がかかりますか?
- 第一種使用規程の承認には、申請から概ね4〜6ヶ月程度かかります。ただし、事前相談や資料作成の期間を含めると、さらに長い準備期間が必要です。治験届の提出前に承認を得ておく必要があるため、早めの着手が必須です。
- Q5. 海外展開を考える際、最初に相談すべきはどの国の当局ですか?
- 主要な市場となる国、あるいは最も早く治験を開始したい国の当局と最初に相談すべきです。ただし、日米欧で同時開発を目指す場合は、各当局との相談内容に矛盾が生じないよう、並行して戦略を練る必要があります。FDAとの対話は比較的早期から可能です。